Bệnh nhân nam 48 tuổi, vào viện vì triệu chứng chảy máu mũi kèm nghẹt mũi bên phải kéo dài đã lâu. Bệnh nhân không có tiền sử chấn thương vùng hàm mặt và các bệnh lý khác kèm theo. Qua thăm khám lâm sàng và nội soi mũi họng phát hiện một khối u lớn ở hốc mũi phải. Hình ảnh CLVT cho thấy khối lớn ở xoang hàm phải, phá hủy thành xoang và xâm lấn rộng vào hốc mũi và xoang sàng cùng bên. Trên hình ảnh cộng hưởng từ, khối u này lấp đầy xoang hàm phải, xâm lấn xoang sàng và hốc mũi, xương hàm trên, ngấm thuốc mạnh, gợi ý khối u ác tính, giàu mạch từ xoang hàm phải. Bệnh nhân được sinh thiết khối u với chẩn đoán là carcinoma dạng vảy kém biệt hóa xâm lấn từng ổ. Tuy nhiên, trong và sau sinh thiết khối u chảy máu nhiều. Sau khi hội chẩn giữa chuyên khoa TMH và CĐHA can thiệp, đánh giá khối u lớn, xâm lấn rộng, tăng sinh mạch, nguy cơ chảy máu nhiều và khó kiểm soát trong lúc phẫu thuật, bệnh nhân được chỉ định nút mạch nuôi u trước mổ nhằm giảm thiểu lượng máu mất và nâng cao hiệu quả cuộc phẫu thuật. Trước khi can thiệp nội mạch, bệnh nhân được chụp CLVT mạch máu để xác định nguồn mạch nuôi u.
Sau khi được giải thích đầy đủ về tình trạng bệnh lý, phương pháp điều trị và các nguy cơ có thể xảy ra, bệnh nhân hoàn toàn nhất trí với phương án điều trị can thiệp nút mạch nuôi u tiền phẫu, sau đó tiến hành phẫu thuật lấy bỏ khối u.
Thủ thuật
Chụp động mạch cảnh ngoài bên phải thấy khối u ở xoang hàm phải lan rộng, tăng sinh mạch, cấp máu từ nhánh động mạch mũi ngoài (lateral nasal artery) của động mạch mặt và động mạch huyệt răng sau trên (posterior superior aveolar artery) của động mạch hàm.
Chọn lọc nhánh nhánh động mạch mũi ngoài bằng vi ống thông (microcatheter Asahi 1.98F), chụp hình các mặt phẳng thẳng và nghiêng để xác định hình ảnh u ngấm thuốc (tumor staining) và nguồn cấp máu cho khối u. Nút mạch ngoại vi bằng hạt PVA contour 250-355μm, nút gốc động mạch mũi bằng 1 microcoil 2x70mm. Chụp kiểm tra thấy tắc hoàn toàn nhánh nuôi u.
Chọn lọc động mạch hàm, tiếp cận động mạch huyệt răng sau trên. Chụp chọn lọc thấy khối tăng sinh mạch với hình ảnh tumor network. Bơm tắc ngoại vi bằng hạt PVA 250-355μm. Nút tắc gốc bằng 01 detachable coil Interlock 5x150mm.
Chụp kiểm tra thấy tắc hoàn toàn mạch nuôi u, không thấy phần u ngấm thuốc.
Trong và sau thủ thuật không xảy ra tai biến.
Bệnh nhân được tiến hành mổ bóc khối u vùng xoang hàm phải ngay ngày hôm sau. Sử dụng đường rạch Weber-Ferguson, mặt trước xoang hàm được bộc lộ, quan sát thấy một phần thành trước xoang hàm bị xâm lấn tiêu biến. Tiến hành mở rộng mặt trước xoang hàm để tiếp cận khối u trong lòng xoang. Bóc tách khối u nhận thấy một phần đáy xoang hàm, trần xoang hàm (sàn ổ mắt) bị xâm lấn, tiêu biến. Tuy nhiên, quá trình bóc tách thuận lợi ít chảy máu và khối u được lấy trọn vẹn. Cuộc phẫu thuật diễn ra an toàn, thành công, bệnh nhân được xuất viện sau 1 tuần.
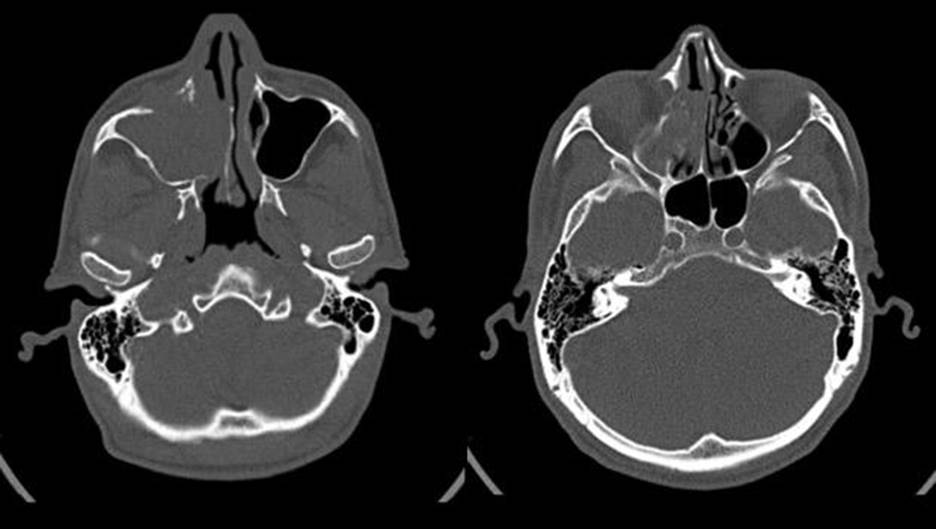 Hình 1: Khối u lớn ở xoang hàm phải, phá hủy thành xoang và xâm lấn rộng vào hốc mũi và xoang sàng cùng bên
Hình 1: Khối u lớn ở xoang hàm phải, phá hủy thành xoang và xâm lấn rộng vào hốc mũi và xoang sàng cùng bên
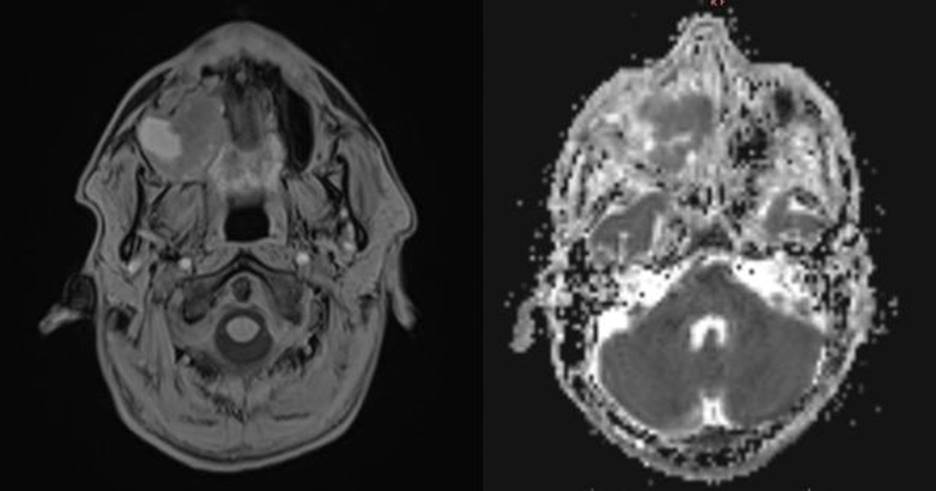 Hình 2: Hình ảnh CHT khối u xoang hàm phải, xâm lấn rộng rãi, ngấm thuốc mạnh sau tiêm thuốc tương phản, hạn chế khuếch tán rõ trên ADC.
Hình 2: Hình ảnh CHT khối u xoang hàm phải, xâm lấn rộng rãi, ngấm thuốc mạnh sau tiêm thuốc tương phản, hạn chế khuếch tán rõ trên ADC.
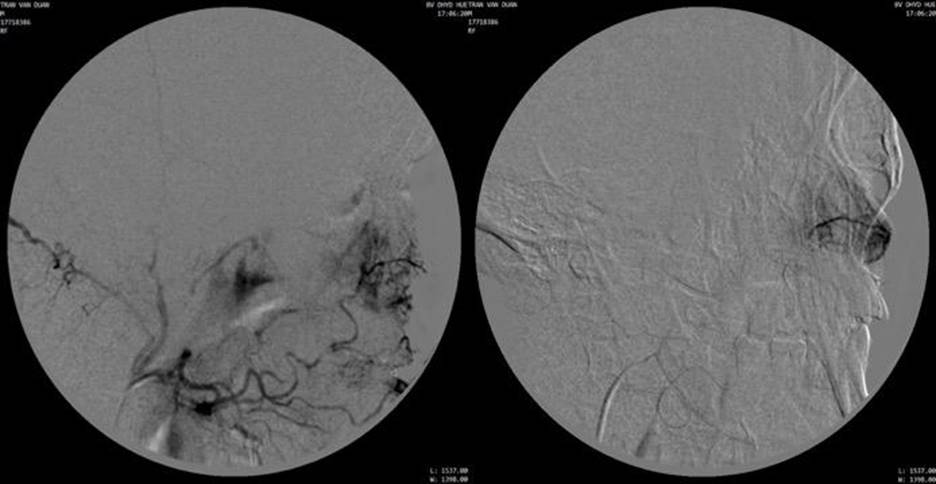 Hình 3: Chụp động mạch mặt phải và chụp chọn lọc nhánh tận động mạch mũi ngoài, khối u ngấm thuốc mạnh, tăng sinh mạch trong u (hypervascularity)
Hình 3: Chụp động mạch mặt phải và chụp chọn lọc nhánh tận động mạch mũi ngoài, khối u ngấm thuốc mạnh, tăng sinh mạch trong u (hypervascularity)
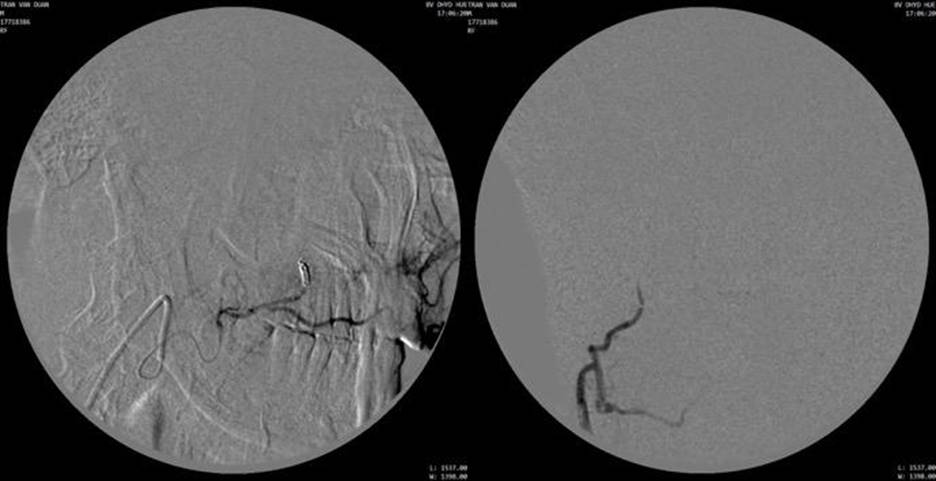 Hình 4: Chụp kiểm tra sau nút mạch bằng hạt PVA và microcoil không còn thấy hình ảnh u ngấm thuốc
Hình 4: Chụp kiểm tra sau nút mạch bằng hạt PVA và microcoil không còn thấy hình ảnh u ngấm thuốc
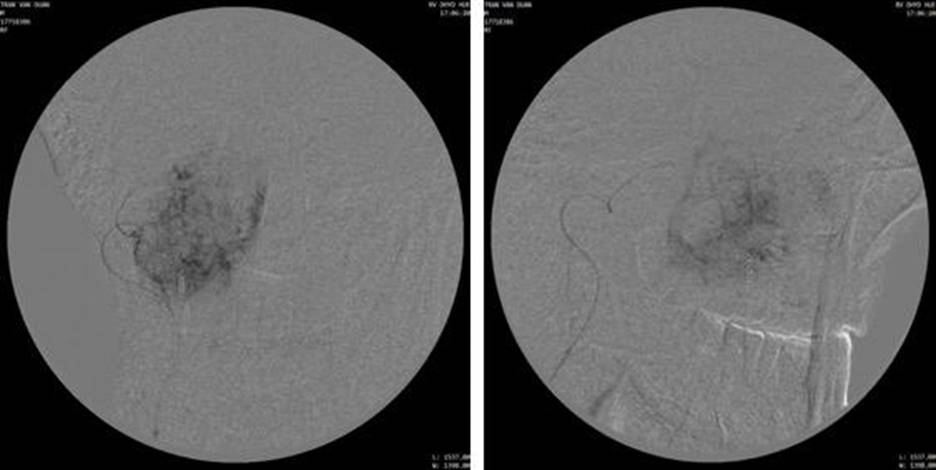 Hình 5: Chụp mạch chọn lọc nhánh nuôi u từ động mạch huyệt răng sau trên phải (từ động mạch hàm)
Hình 5: Chụp mạch chọn lọc nhánh nuôi u từ động mạch huyệt răng sau trên phải (từ động mạch hàm)
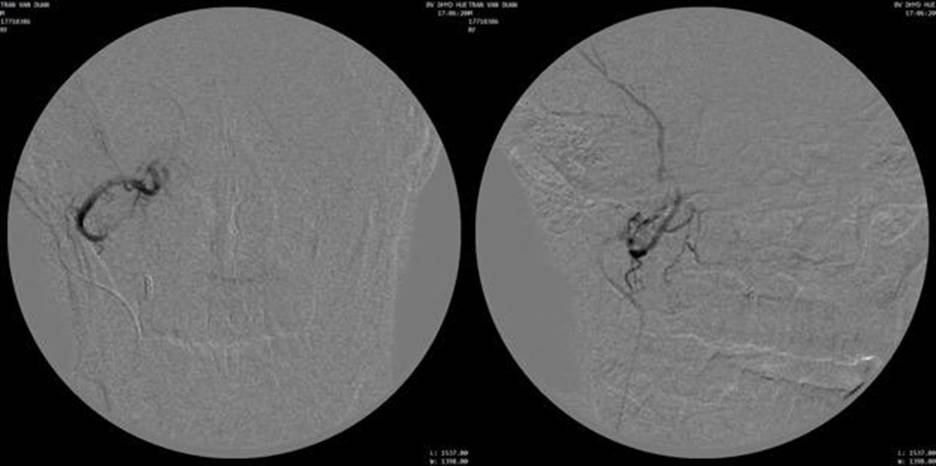 Hình 6: Chụp kiểm tra sau nút mạch không còn thấy u ngấm thuốc
Hình 6: Chụp kiểm tra sau nút mạch không còn thấy u ngấm thuốc
Được giới thiệu lần đầu tiên bởi Feldman và cộng sự vào năm 1975, nút mạch tiền phẫu đã trở thành một xu hướng điều trị mới, được các bác sĩ ưa thích vì tính an toàn, hiệu quả trong việc giảm lượng máu mất, tỷ lệ biến chứng và tử vong trong và sau phẫu thuật, đặc biệt với các khối u giàu mạch máu (sarcoma xương, meningioma, haemangioblastoma…).
Nhiều nhóm tác báo cáo tỷ lệ máu mất trong cuộc phẫu thuật giảm khoảng 30-50%, thời gian phẫu thuật rút ngắn khoảng 25% ở nhóm bệnh nhân được nút mạch tiền phẫu so với nhóm không được nút mạch. Các thông số này giao động tuỳ thuộc vào kĩ thuật và vật liệu nút mạch, bản chất khối u, diện xâm lấn và độ phức tạp của cuộc phẫu thuật.
Biến chứng của nút mạch tiền phẫu thường gặp là hội chứng sau can thiệp (sốt, đau, rét run) hoặc tổn thương các mạch máu và mô lành lân cận (non-targeted vessel). Ngày nay, nhờ sự phát triển của các loại vi ống thông cỡ nhỏ, các biến chứng này có thể hạn chế được bằng cách nút mạch siêu chọn lọc mạch máu nuôi u, nút mạch đầu xa (distal embolization) bằng các vật liệu mới như hạt vi cầu (microspheres).
(1)TS.BS Lê Trọng Bỉnh, ThS.BS Ngô Đắc Hồng Ân, ThS.BS Huyền Tôn Nữ Hồng Hạnh, BSNT. Lê Minh Tuấn, CN. Đặng Quang Hùng, CN. Lê Hoàng Huy
(2)TS.BS Nguyễn Nguyện, ThS.BS Dương Thị Mỹ, BSNT. Nguyễn Thị Kim Phượng, BSNT. Tôn Nữ Minh Hương, BSNT. Tạ Lệ Quyên
(1)Đơn vị CĐHA can thiệp – Khoa Chẩn đoán hình ảnh, (2)Khoa Tai mũi họng – Mắt – Răng hàm mặt, Bệnh viện trường Đại học Y Dược Huế


